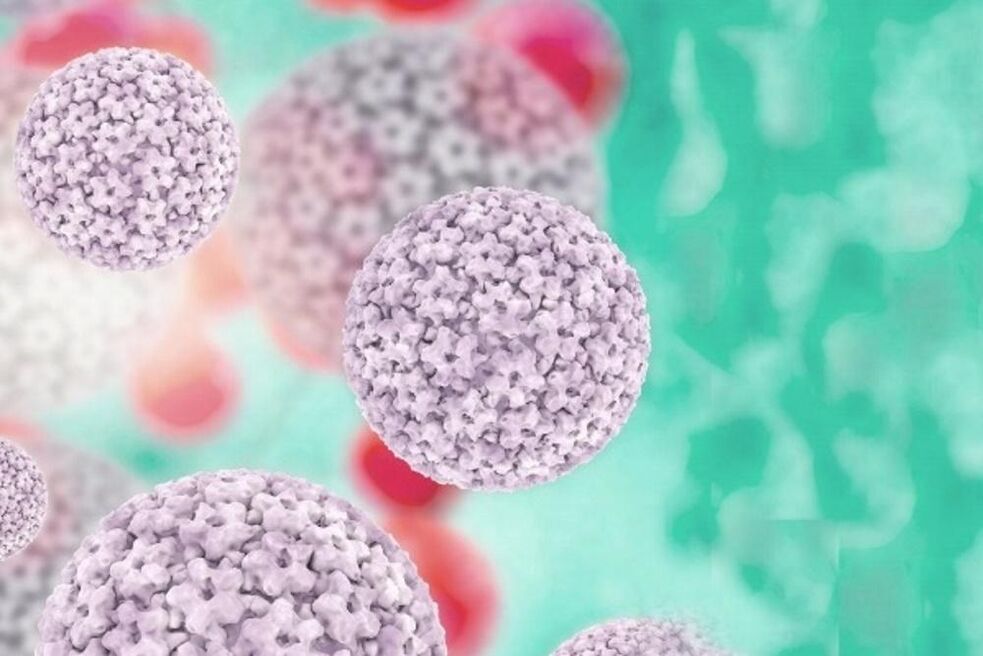
Le virus du papillome humain (VPH) affecte les cellules épithéliales et a un diamètre de particule de 55 nm. Une caractéristique est la prolifération de l'épithélium cutané, ainsi que des muqueuses. Aux premiers stades, les agents pathogènes affectent généralement les cellules basales de l'épithélium, y pénétrant par microtraumatisme. Les papillomes localisés se produisent généralement sur la peau du cou, des aisselles, de l'aine et des organes génitaux (le plus souvent), de la muqueuse buccale et du nasopharynx.
Le virus peut être asymptomatique pendant des années. Pour détecter le VPH, des méthodes de microscopie électronique ou d'hybridation moléculaire sont utilisées.
Types de virus du papillome humain
Chez l'homme, le VPH est différencié, affectant les muqueuses et la peau. Parmi un grand nombre de virus du papillome, il existe des espèces à risque oncogène faible et élevé. Il a été démontré que les propriétés oncogènes sont associées à la capacité d'intégrer l'ADN dans le génome des cellules humaines.
Le virus est activé dans 10 à 20 % des cas. Selon le type, cela peut provoquer des lésions bénignes ou malignes. Certains HPV ne sont pas oncogènes. Ils conduisent à l'apparition de verrues et de verrues génitales. Les plus courants sont les VPH 6 et 11.
Les oncogènes HPV sont ceux qui ont un risque élevé de développer des lésions cancéreuses, en particulier sur le col de l'utérus ou l'anus. Au niveau de la peau, les HPV 16 et 18 sont plus fréquents, tout comme les HPV 5 et 8, qui peuvent provoquer le cancer de la peau. La forme la plus connue de cancer causé par le VPH est le cancer du col de l'utérus. Mais les hommes peuvent aussi être infectés par le virus du papillome, qui dans le pire des cas provoque le cancer du pénis ou de l'anus.
Souvent, les femmes sont confrontées au VPH 16 - c'est une forme sous laquelle on observe un parasitisme introsomal, c'est-à-dire en dehors du chromosome de la cellule (bénigne). Le VPH 18 se caractérise par un risque élevé de développer une oncologie - d'abord, une tumeur bénigne se forme, qui dégénère après un certain temps en cancer. Le virus dans ce cas est petit (jusqu'à 30 nm).
Divers types d'infections au VPH entraînent :
- tumeur cervicale;
- oncologie invasive ou pré-invasive ;
- verrues génitales des voies urinaires et des organes génitaux.
L'absorption d'agents pathogènes dans le corps ne conduit pas toujours à la maladie. Tout dépend de facteurs prédisposants : activité sexuelle accrue, carence en vitamines, grossesse, hypothermie, endométriose, tabagisme, abus d'alcool et autres. Il convient de noter que les infections virales peuvent survenir même chez les organismes dotés d'un bon système immunitaire.
Caractéristiques de l'infection

Le papillomavirus humain est très contagieux. Elle se transmet généralement par contact direct, peau à peau ou muqueuse à muqueuse, avec des personnes infectées. Dans les infections génitales, cela se produit le plus souvent lors de relations sexuelles vaginales ou orales. Un grand nombre de partenaires sexuels ou d'autres IST (infections sexuellement transmissibles) augmentent le risque. La propagation indirecte par des objets, des vêtements ou de la literie contaminés est également possible, mais rare.
Dans 7 % des cas, la transmission mère-enfant du virus peut survenir lors de l'accouchement lorsque l'infection est active. Le risque augmente jusqu'à 40 % si vous êtes infecté par le VPH 16 ou 18.
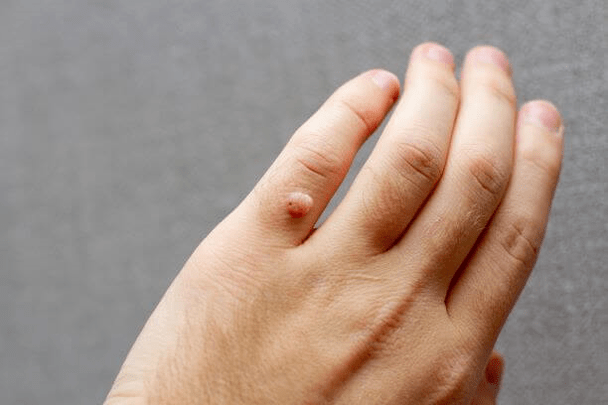
Pénétrant dans l'épithélium, violant son intégrité, l'infection à papillomavirus induit la croissance de la couche inférieure de cellules épithéliales sous forme de verrues ou de verrues. Cette forme de la maladie est contagieuse et se propage rapidement aux autres. En règle générale, les verrues et les condylomes ne provoquent pas de métastases et disparaissent souvent spontanément.
Symptômes du VPH
La période d'incubation dure jusqu'à 9 mois (en moyenne 3 mois). Le VPH peut être présent dans le corps sans symptômes évidents. Le virus passe inaperçu pendant des mois ou des années. Même à ce stade, il est contagieux.
Les verrues cutanées surviennent généralement en groupe et augmentent avec les égratignures. Les deux formes les plus courantes de papillome sont grises, dures, hypertrophiées avec une surface cassée (verrues vulgaires) ou plates et rougeâtres (verrues plates). Les verrues pointues se trouvent sur la plante des pieds ou sur les talons, poussent vers l'intérieur et sont donc souvent douloureuses.
L'agent causal des verrues génitales se produit sur les parties humides et chaudes du corps, il est donc localisé sur les plis et les muqueuses. Ils peuvent provoquer des symptômes tels que des démangeaisons ou des brûlures. Le temps d'incubation, c'est-à-dire le temps entre l'infection et l'apparition des symptômes, dans les verrues génitales varie de 3 semaines à 8 mois.
Il existe plusieurs formes de verrues génitales causées par différents agents pathogènes :
- Verrues génitales. Nodules pâles ou rougeâtres qui se présentent souvent en grappes et se produisent dans les lèvres, le vagin, le pénis, l'urètre, le canal anal et le rectum. Ils sont très contagieux.
- Verrues plates. Ils se présentent sous forme de nœuds plats et se trouvent principalement sur les organes génitaux féminins. Ils augmentent le risque de cancer.
- Verrues géantes (tumeur de Buschke-Levenshtein). Ils se développent en grandes formations, détruisant les tissus environnants. Dans de rares cas, ils peuvent dégénérer et provoquer un carcinome épidermoïde.

Des infections des muqueuses des voies respiratoires supérieures sont également possibles. La conjonctive de l'œil peut être affectée, entraînant la croissance de tiges roses. Il est plus difficile de détecter une évolution asymptomatique, qui ne peut être vue par un médecin qu'à l'aide d'aides, telles que l'acide acétique (qui provoque une décoloration des verrues) ou un microscope.
De plus, le virus peut également s'installer dans les cellules sans modifications tissulaires. Ensuite, ils discutent d'une infection latente, c'est-à-dire de la présence d'un agent pathogène, mais sans symptômes. Après l'infection, cette phase peut durer de quelques semaines à plusieurs mois.
Conséquences possibles
Lorsqu'il est infecté, le virus pénètre dans les cellules du tissu tégumentaire de la peau et des muqueuses, s'installe au cœur de la structure cellulaire et s'y multiplie. Habituellement, ces infections au VPH passent inaperçues et guérissent d'elles-mêmes sans conséquences, car le système immunitaire combat avec succès l'agent pathogène.
Cependant, certains types de VPH provoquent des changements cutanés, c'est-à-dire des excroissances. Les formes possibles incluent les verrues génitales ou les verrues et les papillomes, qui peuvent affecter, par exemple, le visage, les bras ou les jambes.
Les modifications tissulaires qui en résultent sont pour la plupart bénignes, mais peuvent également dégénérer et conduire au cancer. Par exemple, le cancer peut survenir des décennies après l'infection au VPH. Un cancer génital féminin externe (cancer de la vulve et du vagin), un cancer anal, un cancer du pénis et un cancer de la bouche et de la gorge (tumeurs de la tête et du cou) peuvent également survenir.
Établir un diagnostic

Le dépistage de l'infection au VPH est effectué chez la femme dans le cadre d'une visite préventive chez un gynécologue. Lors de l'examen gynécologique, un balai est prélevé sur la muqueuse du col, c'est ce qu'on appelle le test de Papanicolaou (examen cytologique). Le matériau résultant est examiné pour les changements tissulaires afin de déterminer les conditions précancéreuses.
Alternativement, un test HPV peut être effectué, dans lequel du matériel cellulaire provenant de tissus muqueux ou d'échantillons de tissus est testé dans un laboratoire pour un virus spécifique. Cependant, cela ne peut prouver qu'une infection dans la zone touchée, mais ne permet pas de déterminer si des modifications tissulaires se sont produites. Par conséquent, le test HPV a du sens, surtout s'il est associé à un test Pap, et peut aider à détecter les précurseurs du cancer à un stade précoce.
Si le test est positif, ce n'est pas encore un problème, car l'infection ne conduit pas toujours au cancer. Des examens périodiques sont recommandés pour détecter les modifications tissulaires à un stade précoce. D'un autre côté, un résultat de test négatif ne nous permet pas de confirmer s'il y a eu une infection dans le passé que le corps a traitée avec succès.
Pour les hommes, il n'y a pas d'examens prophylactiques où des tests seront effectués périodiquement. S'il existe un cancer approprié, l'examen de la tumeur peut déterminer si l'infection au VPH est la cause du cancer.
Des techniques d'ADN spécifiques sont également utilisées dans les diagnostics de laboratoire, comme la PCR en temps réel. Les verrues anogénitales causées par les VPH de types 6 et 11 sont facilement détectées lors des tests pelviens.
Comment traiter le papillomavirus humain

Dans la plupart des cas, la maladie ne nécessite pas de traitement car la maladie disparaît d'elle-même et le virus ne peut plus être détecté. Cependant, si cela ne se produit pas, l'infection peut durer plus longtemps et persister pendant des mois ou des années.
À ce jour, il n'existe aucune méthode d'effet systémique sur ce virus, car il est susceptible de le détruire complètement. Cependant, le traitement des verrues résultantes peut réduire la quantité de virus, donc dans de nombreux cas, le système immunitaire peut combattre d'autres virus et ainsi s'en débarrasser. Dans certains cas, l'agent pathogène persiste et peut provoquer des symptômes récurrents.
Les tactiques thérapeutiques dépendent du type de VPH et de l'image de la maladie associée :
- Les verrues plantaires et génitales peuvent être traitées avec des formulations topiques d'acide salicylique.
- La cryothérapie est également une méthode couramment utilisée pour le VPH. Dans ce cas, les verrues sont brûlées à froid, en utilisant de l'azote liquide.
- Le laser ou l'électrocoagulation est la même méthode.
La fréquence des récidives étant assez élevée, il est recommandé de se contrôler régulièrement et d'utiliser un préservatif même quelques mois après la disparition de la lésion, afin de ne pas infecter le partenaire sexuel.
Pour le cancer du VPH, le traitement est beaucoup plus difficile. Dans le cancer du col de l'utérus, il est souvent recommandé d'enlever l'utérus, respectivement, la partie supérieure du vagin et les ovaires. Cela peut être complété par une radiothérapie pour exclure la possibilité d'une rechute. Les autres cancers causés par le VPH sont le plus souvent traités par des thérapies ciblées, telles que la radiothérapie ou la chimiothérapie.
Il convient de noter que l'opération n'est pas une solution cardinale, mais ne résout qu'un problème esthétique, car après l'élimination du virus peut persister dans les tissus environnants et des verrues peuvent réapparaître.
Prévention des infections
Il existe deux vaccins : les VPH bivalents 16 et 18 et les VPH quadrivalents 6, 11, 16 et 18. La vaccination est recommandée pour toutes les jeunes filles de 14 ans et plus.
La vaccination ne protège pas contre tous les types de VPH. Par conséquent, il est conseillé à toutes les femmes âgées de 25 à 65 ans, même si elles ont été vaccinées, de subir des examens de frottis réguliers.
La détection et l'élimination rapides des verrues génitales peuvent réduire le risque de maladie. L'efficacité de l'utilisation du préservatif pour prévenir la transmission de l'infection peut réduire considérablement le risque de développer cette maladie. La méthode la plus prometteuse pour la prévention et le traitement des premiers stades de la maladie causée par cette infection est un vaccin multivalent spécifique.













































































